La lèpre (ou maladie de Hansen) est une maladie infectieuse chronique due à Mycobacterium leprae (une bactérie proche de l'agent responsable de la tuberculose identifiée par le Norvégien Gerhard Armauer Hansen en 1873) touchant les nerfs périphériques, la peau et les muqueuses, et provoquant des infirmités sévères. Elle est endémique dans certains pays tropicaux (en particulier d'Asie). La lèpre est une maladie peu contagieuse.
La lèpre fut longtemps incurable et très mutilante, entraînant en 1909, à la demande de la Société de pathologie exotique, « l'exclusion systématique des lépreux » et leur regroupement dans des léproseries comme mesure essentielle de prophylaxie. Aujourd'hui traitable par les antibiotiques, des efforts de santé publique sont faits pour le traitement des malades, l'équipement en prothèse des sujets guéris et la prévention.
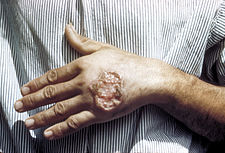
 |
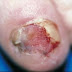
| Homme de 24 ans atteint de lèpre |
Historique de la maladie
La lèpre est connue depuis l’Antiquité. Les premières descriptions datent de 600 ans avant J.-C. On la retrouve dans les civilisations antiques en Chine, en Égypte, en Inde. On a d'ailleurs longtemps cru à une origine asiatique ; on pensait qu'elle se serait ensuite répandue par les guerriers d'Alexandre le Grand puis par les Phéniciens et les Romains. Les travaux sur le génome de la bactérie à l'Institut Pasteur (Marc Monnot, Stewart Cole, publiés dans Science le 13 mai 2005 ) indiqueraient plutôt une origine est-africaine ou du Moyen-Orient avant d'arriver en Asie et en Europe. Elle serait arrivée en Afrique de l'Ouest avec les explorateurs nord-européens, puis l'esclavage l'aurait disséminée dans les Caraïbes et l'Amérique du Sud. Pourtant, la plus ancienne trace de cette maladie vient de l'Inde comme en atteste un squelette de 4000 ans trouvé au Rajasthan . La Bible contient des passages faisant référence à la « lèpre », à la fois dans l'Ancien Testament et le Nouveau. On ne peut pas savoir s'il s'agit de la même maladie : ce terme a en effet été utilisé pour de nombreuses maladies de peau d'origine et de gravité très variables. Un Metzora, est une personne atteinte de tzara'at (lèpre) dans le livre du Lévitique. La loi israélite faisait obligation aux prêtres de savoir reconnaître la lèpre (Lv 14. 1-57 ). Les Évangiles synoptiques relatent la guérison d'un lépreux par Jésus (Mc 1, 40-45; Mt 8, 1-4; Lc 5, 12-16). Les textes les plus anciens en témoignent, la lèpre a toujours représenté une menace, et les lépreux mis au ban de la société, rejetés par leur communauté et leur famille. C’est encore souvent le cas de nos jours.
La lèpre a donné lieu à des mesures de ségrégation et d'exclusion sociale, quelquefois héréditaires, comme dans le cas des Cagots du Sud-ouest de la France. La décroissance de la lèpre en Europe a débuté dès le XVIe siècle sans que l'on ait une explication satisfaisante . En 1873, le Norvégien Armauer Hansen découvre le bacille responsable de cette maladie.
• Ces 20 dernières années plus de 12 millions d'individus ont été guéris de la lèpre.
• Sa prévalence a diminué de 90% et la lèpre a été éradiquée dans 108 des 122 pays touchés.
• La lèpre n’est plus un problème de santé publique mondiale puisque sa prévalence mondiale est actuellement inférieure à 1 cas pour 100 000 habitants.
• Elle demeure un problème de santé publique dans 14 pays d’Afrique et d’Asie (dont l'Inde).
 |
Lépreux sonnant sa cloche pour avertir les
passants. (Manuscrit latin du XIVe siècle) |
Épidémiologie
L’Organisation mondiale de la santé recensait, à la fin 2004, 286000 cas de lèpre dans le monde .
La lèpre touche de nos jours encore plus de 700000 personnes par an dans le monde (La France compte 250 cas déclarés, tous originaires de l'Outre-mer ou des zones d’endémie).
• En 2000, 738284 nouveaux cas ont ainsi été identifiés (pour 640000 en 1999).
• En 2001, 755000 cas de lèpre ont été diagnostiqués.
• En 2002, 763917 nouveaux cas furent détectés. L'Organisation mondiale de la santé (OMS) a fait état de 91 pays touchés :
• 90% des cas se trouvent au Brésil, Myanmar, Mozambique, Madagascar, Éthiopie, Inde et Népal (prévalence allant de 2 à 4,6 pour 10000 habitants selon les pays). Mais la prévalence mondiale reste stable, aux alentours de 1/100 000.
• 650 000 patients sont sous traitement.
• 70% des cas enregistrés au début de 2002 vivaient en Inde.
• Il y a eu 34 nouveaux cas en Europe en 2002.
• Les régions les plus touchées sont par ordre décroissant : Asie du Sud-Est, Amérique du Sud, Afrique.
• Le sex-ratio est de 1.
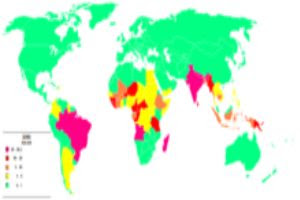 |
| Répartition en 2003 |
Jusqu'à récemment, l'homme était le seul réservoir naturel connu de Mycobacterium leprae, mais 15 % des tatous sauvages de Louisiane et du Texas ont été retrouvés porteurs de la maladie. Mycobacterium leprae peut être également présent dans le sol.
La transmission de Mycobacterium leprae est mal connue. Elle remonte souvent à l'enfance par inhalation de « postillons » d'un lépreux contagieux. Elle se fait également par des mucosités de lépreux mises au contact d'ulcérations ou de plaies cutanées, enfin par l'intermédiaire d'objets souillés : linge, natte, oreillers… Tous ces modes impliquent les contacts étroits et durables d'une promiscuité de type familial. La transmission héréditaire n'existe pas mais une transmission congénitale est possible. En outre, le sol infecté et les insectes vecteurs (punaises, moustiques) pourraient jouer un rôle dans la transmission de la maladie.
Les patients non traités atteints du type lépromateux hébergent un grand nombre de Mycobacterium leprae dans leur muqueuse nasale, les sécrétions nasales, la salive, les lésions cutanées. La lèpre tuberculoïde, la forme la moins sévère, est généralement considérée comme non contagieuse. L'incubation, exceptionnellement longue (plusieurs années), explique que la maladie ne se développe que chez les jeunes adultes.
Diagnostic
Il existe différents types de lèpre. Schématiquement, on distingue 2 formes cliniques : la lèpre tuberculoïde et la lèpre lépromateuse, elles-mêmes reliées par des formes dites intermédiaires. Depuis les années 1960, afin de mieux standardiser et réglementer la thérapeutique, l’OMS a classé les formes cliniques de la lèpre en :
• formes multibacillaires, correspondant aux formes lépromateuse et intermédiaires, ayant plus de cinq lésions cutanées.
• formes paucibacillaires, correspondant essentiellement à la forme tuberculoïde.
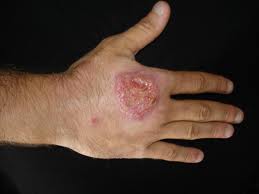
 |
| Tache lépreuse |
Lèpre tuberculoïde
Cette forme de lèpre est la plus fréquente. Elle associe :
• de grandes taches dépigmentées sur la peau, qui est devenue insensible au toucher, à bords nets, uniques ou en petit nombre, contenant peu ou pas de bacilles. Les éruptions cutanées, comme dans toutes les formes de lèpre, sont non prurigineuses.
• des troubles nerveux touchant les membres, avec troubles de la sensibilité et anomalies cutanées : ulcères, maux perforants, mutilations, paralysies.
• et des lymphocytes circulants qui reconnaissent Mycobacterium leprae.
• Ces patients ne sont pas contagieux.
Lèpre lépromateuse
C’est une maladie générale.
C'est une forme où les lésions cutanées et muqueuses prédominent :
• L’atteinte cutanée prédomine, avec des macules hypochromiques (avec ou sans anesthésie) discrètes, à contours flous. Puis apparaissent les lésions typiques de cette forme, les lépromes, qui sont des papules (nodules infiltrés) luisantes nodulaires de sensibilité normale, siégeant sur tout le corps, mais prédominant au visage (avec épistaxis et congestion nasale).
• L'atteinte des nerfs est moins sévère dans cette forme.
• Il n'y a pas d'immunité vis-à-vis de Mycobacterium leprae.
• Ces patients sont contagieux.
• Environ la moitié des patients présentant une lèpre lépromateuse développent un érythème noueux lépreux (ENL) au cours des toutes premières années d'antibiothérapie efficace. Cette réaction peut survenir spontanément avant le traitement, facilitant le diagnostic, ou elle peut survenir jusqu'à 10 ans après le traitement. S’y associent des atteintes :
• Otho-rhino-laryngologiques (rhinite sanglante, perforation, mutilation nasale),
• ophtalmologiques (très variable, pouvant toucher la conjonctive, la paupière, l’appareil lacrymal, l’oculomotricité mais avec une préférence pour le segment antérieur uvéite, sclérite et épisclérite, cataracte, glaucome)
• nerveuses
• viscérales (muettes sauf complication) : envahissement ganglionnaire, hépatosplénique, testiculaires (90% des hommes atteints de lèpre lépromateuse, avec risque de stérilité)
Lèpre borderline
Entre ces deux formes bien caractérisées, se situe un véritable spectre de formes dites intermédiaires, pour lesquelles les réactions de défense sont instables et variables. Ce spectre est encore mal connu du milieu médical.
Diagnostics différentiels à évoquer devant des lésions hypochromiques
• Eczématides,
• Pityriasis versicolor
• Pityriasis rosé de Gibert
• Dermite séborrhéique
• Vitiligo (mais il n’y a jamais d’achromie dans la lèpre)
• Lupus
• Herpès circiné
• Hypomélanose idiopathique du sujet âgé (en gouttes)
• Dyschromie créole (physiologique chez les métis)
• Dépigmentation par dermocorticoïdes (y penser chez les Africaines)
Diagnostic différentiel à évoquer devant des lésions papuleuses
• Sarcoïdose (biopsie),
• Recklinghausen,
• Leishmaniose cutanée,
• Maladie de Kaposi.
Diagnostic bactériologique
Elle permet la confirmation diagnostique par mise en évidence du Mycobacterium leprae ou bacille de Hansen. Sa négativité n’élimine pas le diagnostic, mais sa recherche est importante pour les formes borderline, pour adapter le traitement (patient pauci- ou multibacillaires), et diagnostiquer les rechutes.
• La bacilloscopie consiste en trois prélèvements : suc dermique des deux lobes d’oreille et un prélèvement au niveau d’une lésion.
• L’IDR de Mitsuda est abandonnée.
• Le frottis nasal et la PCR sont effectuées selon les laboratoires.
• NB : centres de dépistage à Paris :
• CHU Bichat- Claude Bernard , La Pitié,
• Institut Pasteur.
Une coloration de Ziehl-Neelsen permet de visualiser le Mycobacterium leprae ou bacille de Hansen à partir de produits de raclage de la muqueuse du nez (rhinite lépreuse) ou à partir des cellules d'éruptions cutanées (lépromes). On apprécie :
• la numération = Index bactériologique IB = Charge Bacillaire cotée de 0 à 6
• la morphologie = Index morphologique = Viabilité des bacilles (en %)
• On distinguait les patients paucibacillaires PB (pas de bacilles visibles) et multibacillaires MB (index bacillaire non nul).
• Actuellement la mise en évidence du bacille n’est plus nécessaire, et l’on distingue les formes PB et MB en fonction du nombre de lésions.
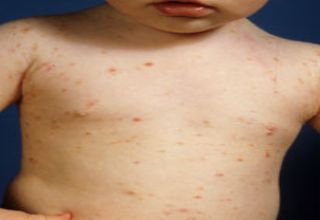
 |
| Symptôme de la Lèpre, photo de 1906 |
Atteinte neurologique
Elle détermine le pronostic de la maladie. La lèpre touche principalement les nerfs périphériques. Le Mycobacterium leprae a un tropisme neurologique. Le bacille se multiplie dans la cellule de Schwann. Elle débute (dans la 1re année d’évolution de la maladie) par une hypertrophie des troncs nerveux à rechercher au niveau du cubital, du médian, du sciatique poplité externe (SPE), tibial postérieur (TP), plexus cervical superficiel. Puis au fil des années, apparition d’une mononévrite multiple douloureuse déficitaire. Le déficit touche d’abord la sensibilité thermo-algique, puis la conduction motrice avec déficit moteur (parésie puis paralysie), amyotrophie, et troubles trophiques… L’expression clinique neurologique indique que 30% des fibres nerveuses sont atteintes par le bacille de Hansen. Les nerfs les plus touchés sont :
• nerf V (anesthésie cornéenne),
• nerf VII (atteinte de l’orbiculaire des paupières ou des lèvres entraînant des difficultés pour l’alimentation, l’élocution et donc des difficultés d’ordre psychosocial)
• nerf cubital +++ (griffe cubitale, amyotrophie hypothénar, hypoesthésie cutanée donc brûlures …)
• nerf médian (amyotrophie thénar, hypoesthésie cutanée ….)
• on peut voir des paralysies mixtes cubitomédianes (« main de singe »), aucune préhension possible
• le radial, plus rarement (main tombante)
• le tibial postérieur (TP) +++, orteils en griffe, mal perforant plantaire
• le SPE +++, pied tombant (steppage), pied en varus équin
• atteinte mixte SPE + TP En général la chronologie des troubles neurologiques se présente ainsi :
1. anesthésie, troubles trophiques
2. fissures, plaies, brûlures
3. infection ostéoarticulaire,
4. diminution de la surface d’appui,
5. cicatrices adhérentes
6. amputation, mutilation, perte de substance…
Invalidité
Ce sont les complications ultimes de toutes les formes de lèpre.
Ces complications peuvent être invisibles (conséquences psychosociales, maladie tabou), et visibles (mutilations, déformations, paralysie) L’OMS se base surtout sur les atteintes oculaires et neurologiques pour établir un score d’invalidité.
Traitement
Traitement médical
Bien que non mortelle, la lèpre expose à des invalidités sévères et des handicaps permanents si elle n'est pas traitée à temps. Le traitement comporte plusieurs antibiotiques, afin d'éviter de sélectionner des souches résistantes du germe. L’Organisation mondiale de la santé (OMS) recommande depuis 1981 une polychimiothérapie (PCT) comprenant trois médicaments, car Mycobacterium leprae développe des résistances en cas de monothérapie
• la dapsone (DDS)
• la rifampicine (RMP)
• enfin, la clofazimine (CLO)
Ces trois antibiotiques constituent le traitement de référence de l'OMS. Cette association médicamenteuse détruit l'agent pathogène et guérit le malade. La durée du traitement oscille entre 6 et 24 mois, selon la gravité de la maladie.
En cas de résistance et/ou allergie, on utilise :
Forme de lèpre
Traitement de référence
Paucibacillaire : RMP 600 mg/mois (S) + DDS 100 mg/jour. Durée 6 mois
Multibacillaire : RMP 600 mg/mois (S) + CLO (300 mg/mois (S) et 50 mg/j) + DDS 100 mg/j. Durée 24 mois
• Ofloxacine,
• Minocycline,
• Tétracycline,
• Clarithromycine. (S) = traitement supervisé
Nouveau schéma thérapeutique en cours d’évaluation
• rifampicine + ofloxacine + minocycline en 1 prise mensuelle supervisée pendant 3 à 6 mois pour les patients paucibacillaires et 12 à 24 mois pour les multibacillaires.
Autres traitements
Lorsque les lésions sont déjà constituées, le traitement repose en plus sur des prothèses, des interventions orthopédiques, des chaussures spéciales, etc.
Rechutes
• C’est la reprise de la maladie après une PCT bien suivie. Parfois une résistance aux ATB est en cause.
• Elles peuvent être tardives, jusqu’à 9 ans (6 pour les PB) après la PCT.
• Elles sont rares, 0,77% à 9 ans (1,07% pour les PB à 6 ans).
Immunité entre tuberculose et lèpre
Il y a une certaine immunité croisée entre la tuberculose et la lèpre. Les pays où la tuberculose a sévi le plus anciennement sont depuis le plus longtemps débarrassés de la lèpre. Le BCG aurait une efficacité protectrice vis à vis de Mycobacterium leprae. La vaccination faite avant l'âge de 15 ans, et la revaccination amélioreraient cette prévention .