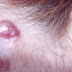
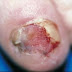
La gale ou mal de Sainte-Marie est une affection contagieuse de la peau, déterminée par la femelle d'un acarien microscopique (Sarcoptes scabiei), spécifique de l'homme, qui creuse dans l'épiderme des galeries (sillons) où elle dépose ses oeufs, provoquant de vives démangeaisons nocturnes. Cet acarien avait été décrit dès 1687 par Bonomo et Cestoni qui en avaient fait d'emblée le responsable des lésions de la peau. Mais cette importante découverte passa inaperçue et l'on persista jusqu'au XIXe siècle à faire de la gale une maladie humorale. Le rôle du sarcopte sera définitivement confirmé par Renucci (1834).

Selon le type de transmission, on distingue la gale dite humaine, caractérisée par une contamination à partir d'une autre personne, de la gale non-humaine, caractérisée par une contamination à partir d'un animal (chien, chat, cheval, oiseau) ou d'un végétal (arbuste, blé). Les acariens responsables de gales chez les animaux n'évoluent pas chez l'homme. Ne pas confondre avec la galle, qui est une maladie des végétaux. Il existe une maladie professionnelle appelée gale du ciment qui touche les ouvriers qui manipulent le ciment.

Le parasite
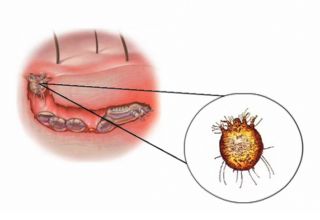
Les parasites responsables de la maladie, les sarcoptes, sont des acariens faisant moins de 0,5 mm de longueur, qui se nourrissent en buvant le sang de la personne infectée. Le parasite atteint également différents animaux, dont le chien. Le sarcoptes scabiei hominis est un parasite obligatoire de l'espèce humaine. Il ne survit pas plus de quelques jours hors de son hôte . Il est détruit au-delà de 55 °C. La période d'incubation, silencieuse, est de deux à trois semaines (plus courte en cas de re-infestation 3 jours, car le prurit est surtout la conséquence
d'un phénomène allergique). La gale d'origine animale, bien que pouvant provoquer des lésions prurigineuses, ne peut se développer dans l'espèce humaine, à moins qu'il y ait un contact rapproché avec l'animal conduisant à des récidives.
Ce sont les femelles qui sont en cause dans les démangeaisons. Lorsqu'elles sont fécondées, elles creusent des sillons dans l'épaisseur de la peau et y déposent leurs oeufs. Le cycle parasitaire dure 20 jours : après la ponte, les larves éclosent en quelques jours, deviennent adultes en deux semaines et vont ensuite se multiplier à la surface de la peau. La transmission de la gale est alors possible et souvent très rapide. La gale humaine se transmet surtout par contact physique direct, notamment lors des rapports sexuels. La maladie est très contagieuse car le parasite peut survivre environ un à deux jours en dehors de son hôte, dans les draps ou les vêtements par exemple, mais parfois plus, suivant les conditions d'humidité et de température, ou sa présence dans des squames détachées de la peau. La contagion semble être plus grande durant la saison froide. Par sa localisation (dans les sillons), le sarcopte résiste aux mesures hygiéniques habituelles (bain, savonnage). Le parasite est immunogène : il déclenche une réaction immunologique et c'est cette dernière qui est responsable des démangeaisons (prurit) et des lésions de la peau à type d' urticaire. La ré-infestation est gênée chez un sujet immunisé mais pas complètement empêchée.

Biologie
Le cycle évolutif du sarcopte, très simple, s'effectue entièrement sur l'homme. Une femelle fécondée pénètre dans la peau et se fore, entre couche cornée et couche muqueuse, une galerie épidermique parallèle à la surface : le "sillon", au fond duquel elle pond ses oeufs. Après sa sortie de l'oeuf, le sarcopte à tous les stades (de la larve hexapode à l'adulte) va passer la majeure partie de son temps sur la surface des téguments, ce qui explique l’extrême contagiosité de la gale : le simple contact des deux peaux fait passer l'agent infectieux, quel que soit son stade, du galeux au sujet sain. Chaleur, humidité et contact prolongé facilitant ce passage, la gale est bien souvent la conséquence d'un contact vénérien. Il n'est pas rare de retrouver une éosinophilie sanguine.
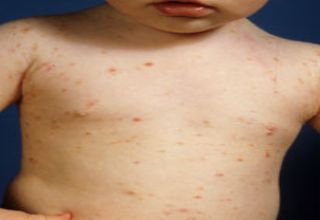
Clinique
L’incubation longue, un mois, correspond à la multiplication asymptomatique des premiers parasites. Le patient est contagieux durant la période d'incubation. Quand la population de sarcoptes comporte 12 à 15 femelles, on entre dans la période d'état caractérisée par sa tétrade symptomatique :
• prurit intense, vespéral et nocturne, exacerbé à la chaleur du lit, respectant tête et cou ;
• érythème papulovésiculeux des coudes et de l'abdomen ;
• vésicules perlées de la taille d'une tête d'épingle, signe le plus visible mais non pathognomonique (face latérale des doigts, bord cubital des poignets) ;
• sillons pathognomoniques mais souvent difficiles à trouver : petites lignes sinueuses plus ou moins sombres, de 5 à 10 mm de long, terminées par l'"éminence acarienne" et siégeant dans les espaces interdigitaux, sur les poignets et aussi autour des mamelons chez la femme, sur le fourreau de la verge chez l'homme, à la plante des pieds chez le nourrisson.
L’évolution se fait vers la généralisation et l'aggravation par des surinfections aboutissant à presque tous les aspects rencontrés en dermatologie : pyodermite, eczéma, prurigo, etc.
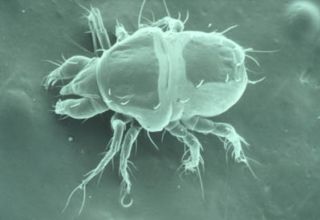
Les symptômes
Les démangeaisons sont les premiers signes de cette maladie parasitaire. C'est le soir au coucher, ou après un bain chaud, qu'elles sont les plus fortes. Elles peuvent être la cause d'insomnie. Lorsque toute une famille se gratte, il faut penser à la gale avant même qu'il soit possible d'observer les sillons sous la peau. Puis les sillons apparaissent. À l'extrémité de ces tunnels, longs de quelques millimètres à deux centimètres, qui serpentent sous la peau, se forment de minuscules perles translucides, caractéristiques de la maladie. On les observe surtout entre les doigts, sur la face antérieure des poignets, aux plis des coudes, sous les aisselles, à la ceinture, sur la face interne des cuisses, sur la partie inférieure des fesses, sur les aréoles des seins chez la femme, et au niveau du gland chez l'homme. Le grattage provoque alors l'apparition des croûtes. Chez les personnes immunodéprimées, ou chez les personnes âgées, la gale prend un aspect particulier. Les lésions sont plus étendues, recouvertes de croûtes et situées de préférence au niveau des extrémités. On lui donne alors le nom de gale norvégienne . Plus les démangeaisons sont fortes, plus le risque de grattage, donc de surinfection, est important.
Le diagnostic
Le diagnostic repose sur la mise en évidence des parasites adultes, des larves ou des oeufs, recueillis au niveau des vésicules perlées ou des sillons. En l'absence de traitement, la gale humaine persiste indéfiniment et se complique d'eczéma. La gale non-humaine, caractérisée par des démangeaisons sans sillons, guérit spontanément. Le diagnostic est surtout clinique : prurit, perles et surtout sillons. De plus le grattage détruit le sarcopte. Cependant, lors de gale surinfectée siégeant au niveau génital, on peut confondre la maladie avec une syphilis ou un chancre mou.
Il n'y a jamais de lésions de gale sarcoptique au niveau du dos et du visage, sauf en cas d'immunodépression du sujet atteint. Le prélèvement consiste à ouvrir un sillon et à identifier la femelle. Il est cependant souvent négatif. Il se rapproche d'un prélèvement à destinée mycologique : on gratte à la curette les squames et les petites vésicules, on les dépose sur une lame en ajoutant une goutte de sérum physiologique et on observe au microscope à faible grossissement, à la recherche de sarcoptes adultes (taille 250 μm, rare) et d'oeufs (plus fréquents mais moins faciles à voir). On peut aussi faire un test à l'encre de Chine (visualisation des sillons) : on applique de l'encre sur les régions érythémateuses et/ou prurigineuses, puis on lave avec de l'alcool. Les sillons restent colorés. On peut alors utiliser la technique précédente pour l'examen direct. La dermatoscopie (ou dermoscopie), permet de visualiser le parasite et d'affirmer rapidement le diagnostic . La recherche d'autres maladies sexuellement transmissibles doit être faite suivant les circonstances.

Le traitement
Lorsqu'un cas de gale est découvert, il faut impérativement traiter le malade et toutes les personnes vivant dans son entourage, même si elles n'ont aucun signe visible de la gale. Il est conseillé d'isoler le malade pendant 48h après le début de traitement, en cas d'atteinte en collectivité. Généralement, avant de commencer le traitement à proprement parler, on recommande au malade de prendre un bain chaud accompagné d'un abondant savonnage (mais attention, certains traitements externes sous forme de crème interdisent justement de prendre un bain chaud avant application).
Il existe plusieurs sortes de produits pour traiter la gale (benzoate de benzyle dont l'efficacité est reconnue depuis 1930 mais qui est complexe d'usage car nécessitant des applications répétées, lindane, DDT, pyréthrines). Certains d'entre eux sont dangereux pour les enfants car ils peuvent provoquer des convulsions. Ces produits se présentent sous forme de lotions à mettre sur la peau. Il faut badigeonner toute la surface du corps du cou jusqu'aux pieds. Chez les nourrissons, une lotion adaptée est appliquée sur le corps ainsi que sur le cuir chevelu. L'ivermectine, par voie orale, a été testée avec succès et semble aussi efficace que les applications locales, sous réserve que la posologie soit appliquée rigoureusement (dose dépendante du poids du malade). Des antibiotiques peuvent être prescrits en cas de surinfection. Lorsque le malade se gratte trop, des médicaments qui soulagent les démangeaisons peuvent être utilisés, mais risquent toutefois de masquer un éventuel échec du traitement ou une réinfestation qui survient principalement lorsque la désinfection de l'environnement n'a pas été suffisante. En effet, il faut effectuer le lavage à 60°C min. de tous les vêtements (ne pas oublier gants, chaussons/chaussures, cols et poignets de blousons, etc), linge de toilette, literies et matelas, tissus d’ameublement, fauteuils et canapés, sièges de voitures... utilisés ou portés durant les 3 ou 4 jours précédent le traitement. Pour les tissus ne pouvant le supporter, leur désinfection sera réalisée avec une poudre anti-parasitaire, laissée 48h, et si possible en les isolant dans de grands sacs poubelles, qui permettront d'éviter la contagion de nouvelles cibles particulières. L'utilisation de draps et linges jetables est également recommandée. Pour la gale hyperkératosique (norvégienne) : décaper à la vaseline salicylée à 10% et enlever les croûtes.
 Traitement provisoire et retardateur
Traitement provisoire et retardateur
En l'absence de diagnostic certain de la part des médecins, puisqu'une biopsie ne permet pas de trouver un sarcopte, l'infestation par la gale peut être confondue avec une mycose ou une folliculite. Le traitement est ainsi retardé et l'infestation se développe ainsi que la contamination des proches du malade. En attendant un diagnostic plus fiable, un traitement provisoire, retardateur de l'infestation, permet alors d'une part de faire cicatriser rapidement les plaies consécutives au grattage, d'autre part de réduire la copulation des sarcoptes et donc leur reproduction: les préparations à base d'un mélange de glycérine et d'allantoïne, faciles à se procurer dans le commerce, révèlent en l'occurrence une certaine efficacité, pourvu que le malade ne soit pas atteint de porphyrie.
Bibliographie
Danièle Ghesquier-Pourcin, L'affaire de la gale. Histoire de la maladie spécifique, Hermann, 2009


Les parasites responsables de la maladie, les sarcoptes, sont des acariens faisant moins de 0,5 mm de longueur, qui se nourrissent en buvant le sang de la personne infectée. Le parasite atteint également différents animaux, dont le chien. Le sarcoptes scabiei hominis est un parasite obligatoire de l'espèce humaine. Il ne survit pas plus de quelques jours hors de son hôte . Il est détruit au-delà de 55 °C. La période d'incubation, silencieuse, est de deux à trois semaines (plus courte en cas de re-infestation 3 jours, car le prurit est surtout la conséquence
d'un phénomène allergique). La gale d'origine animale, bien que pouvant provoquer des lésions prurigineuses, ne peut se développer dans l'espèce humaine, à moins qu'il y ait un contact rapproché avec l'animal conduisant à des récidives.
Ce sont les femelles qui sont en cause dans les démangeaisons. Lorsqu'elles sont fécondées, elles creusent des sillons dans l'épaisseur de la peau et y déposent leurs oeufs. Le cycle parasitaire dure 20 jours : après la ponte, les larves éclosent en quelques jours, deviennent adultes en deux semaines et vont ensuite se multiplier à la surface de la peau. La transmission de la gale est alors possible et souvent très rapide. La gale humaine se transmet surtout par contact physique direct, notamment lors des rapports sexuels. La maladie est très contagieuse car le parasite peut survivre environ un à deux jours en dehors de son hôte, dans les draps ou les vêtements par exemple, mais parfois plus, suivant les conditions d'humidité et de température, ou sa présence dans des squames détachées de la peau. La contagion semble être plus grande durant la saison froide. Par sa localisation (dans les sillons), le sarcopte résiste aux mesures hygiéniques habituelles (bain, savonnage). Le parasite est immunogène : il déclenche une réaction immunologique et c'est cette dernière qui est responsable des démangeaisons (prurit) et des lésions de la peau à type d' urticaire. La ré-infestation est gênée chez un sujet immunisé mais pas complètement empêchée.

Le cycle évolutif du sarcopte, très simple, s'effectue entièrement sur l'homme. Une femelle fécondée pénètre dans la peau et se fore, entre couche cornée et couche muqueuse, une galerie épidermique parallèle à la surface : le "sillon", au fond duquel elle pond ses oeufs. Après sa sortie de l'oeuf, le sarcopte à tous les stades (de la larve hexapode à l'adulte) va passer la majeure partie de son temps sur la surface des téguments, ce qui explique l’extrême contagiosité de la gale : le simple contact des deux peaux fait passer l'agent infectieux, quel que soit son stade, du galeux au sujet sain. Chaleur, humidité et contact prolongé facilitant ce passage, la gale est bien souvent la conséquence d'un contact vénérien. Il n'est pas rare de retrouver une éosinophilie sanguine.

L’incubation longue, un mois, correspond à la multiplication asymptomatique des premiers parasites. Le patient est contagieux durant la période d'incubation. Quand la population de sarcoptes comporte 12 à 15 femelles, on entre dans la période d'état caractérisée par sa tétrade symptomatique :
• prurit intense, vespéral et nocturne, exacerbé à la chaleur du lit, respectant tête et cou ;
• érythème papulovésiculeux des coudes et de l'abdomen ;
• vésicules perlées de la taille d'une tête d'épingle, signe le plus visible mais non pathognomonique (face latérale des doigts, bord cubital des poignets) ;
• sillons pathognomoniques mais souvent difficiles à trouver : petites lignes sinueuses plus ou moins sombres, de 5 à 10 mm de long, terminées par l'"éminence acarienne" et siégeant dans les espaces interdigitaux, sur les poignets et aussi autour des mamelons chez la femme, sur le fourreau de la verge chez l'homme, à la plante des pieds chez le nourrisson.
L’évolution se fait vers la généralisation et l'aggravation par des surinfections aboutissant à presque tous les aspects rencontrés en dermatologie : pyodermite, eczéma, prurigo, etc.

Les démangeaisons sont les premiers signes de cette maladie parasitaire. C'est le soir au coucher, ou après un bain chaud, qu'elles sont les plus fortes. Elles peuvent être la cause d'insomnie. Lorsque toute une famille se gratte, il faut penser à la gale avant même qu'il soit possible d'observer les sillons sous la peau. Puis les sillons apparaissent. À l'extrémité de ces tunnels, longs de quelques millimètres à deux centimètres, qui serpentent sous la peau, se forment de minuscules perles translucides, caractéristiques de la maladie. On les observe surtout entre les doigts, sur la face antérieure des poignets, aux plis des coudes, sous les aisselles, à la ceinture, sur la face interne des cuisses, sur la partie inférieure des fesses, sur les aréoles des seins chez la femme, et au niveau du gland chez l'homme. Le grattage provoque alors l'apparition des croûtes. Chez les personnes immunodéprimées, ou chez les personnes âgées, la gale prend un aspect particulier. Les lésions sont plus étendues, recouvertes de croûtes et situées de préférence au niveau des extrémités. On lui donne alors le nom de gale norvégienne . Plus les démangeaisons sont fortes, plus le risque de grattage, donc de surinfection, est important.

Le diagnostic repose sur la mise en évidence des parasites adultes, des larves ou des oeufs, recueillis au niveau des vésicules perlées ou des sillons. En l'absence de traitement, la gale humaine persiste indéfiniment et se complique d'eczéma. La gale non-humaine, caractérisée par des démangeaisons sans sillons, guérit spontanément. Le diagnostic est surtout clinique : prurit, perles et surtout sillons. De plus le grattage détruit le sarcopte. Cependant, lors de gale surinfectée siégeant au niveau génital, on peut confondre la maladie avec une syphilis ou un chancre mou.
Il n'y a jamais de lésions de gale sarcoptique au niveau du dos et du visage, sauf en cas d'immunodépression du sujet atteint. Le prélèvement consiste à ouvrir un sillon et à identifier la femelle. Il est cependant souvent négatif. Il se rapproche d'un prélèvement à destinée mycologique : on gratte à la curette les squames et les petites vésicules, on les dépose sur une lame en ajoutant une goutte de sérum physiologique et on observe au microscope à faible grossissement, à la recherche de sarcoptes adultes (taille 250 μm, rare) et d'oeufs (plus fréquents mais moins faciles à voir). On peut aussi faire un test à l'encre de Chine (visualisation des sillons) : on applique de l'encre sur les régions érythémateuses et/ou prurigineuses, puis on lave avec de l'alcool. Les sillons restent colorés. On peut alors utiliser la technique précédente pour l'examen direct. La dermatoscopie (ou dermoscopie), permet de visualiser le parasite et d'affirmer rapidement le diagnostic . La recherche d'autres maladies sexuellement transmissibles doit être faite suivant les circonstances.

Lorsqu'un cas de gale est découvert, il faut impérativement traiter le malade et toutes les personnes vivant dans son entourage, même si elles n'ont aucun signe visible de la gale. Il est conseillé d'isoler le malade pendant 48h après le début de traitement, en cas d'atteinte en collectivité. Généralement, avant de commencer le traitement à proprement parler, on recommande au malade de prendre un bain chaud accompagné d'un abondant savonnage (mais attention, certains traitements externes sous forme de crème interdisent justement de prendre un bain chaud avant application).
Il existe plusieurs sortes de produits pour traiter la gale (benzoate de benzyle dont l'efficacité est reconnue depuis 1930 mais qui est complexe d'usage car nécessitant des applications répétées, lindane, DDT, pyréthrines). Certains d'entre eux sont dangereux pour les enfants car ils peuvent provoquer des convulsions. Ces produits se présentent sous forme de lotions à mettre sur la peau. Il faut badigeonner toute la surface du corps du cou jusqu'aux pieds. Chez les nourrissons, une lotion adaptée est appliquée sur le corps ainsi que sur le cuir chevelu. L'ivermectine, par voie orale, a été testée avec succès et semble aussi efficace que les applications locales, sous réserve que la posologie soit appliquée rigoureusement (dose dépendante du poids du malade). Des antibiotiques peuvent être prescrits en cas de surinfection. Lorsque le malade se gratte trop, des médicaments qui soulagent les démangeaisons peuvent être utilisés, mais risquent toutefois de masquer un éventuel échec du traitement ou une réinfestation qui survient principalement lorsque la désinfection de l'environnement n'a pas été suffisante. En effet, il faut effectuer le lavage à 60°C min. de tous les vêtements (ne pas oublier gants, chaussons/chaussures, cols et poignets de blousons, etc), linge de toilette, literies et matelas, tissus d’ameublement, fauteuils et canapés, sièges de voitures... utilisés ou portés durant les 3 ou 4 jours précédent le traitement. Pour les tissus ne pouvant le supporter, leur désinfection sera réalisée avec une poudre anti-parasitaire, laissée 48h, et si possible en les isolant dans de grands sacs poubelles, qui permettront d'éviter la contagion de nouvelles cibles particulières. L'utilisation de draps et linges jetables est également recommandée. Pour la gale hyperkératosique (norvégienne) : décaper à la vaseline salicylée à 10% et enlever les croûtes.

En l'absence de diagnostic certain de la part des médecins, puisqu'une biopsie ne permet pas de trouver un sarcopte, l'infestation par la gale peut être confondue avec une mycose ou une folliculite. Le traitement est ainsi retardé et l'infestation se développe ainsi que la contamination des proches du malade. En attendant un diagnostic plus fiable, un traitement provisoire, retardateur de l'infestation, permet alors d'une part de faire cicatriser rapidement les plaies consécutives au grattage, d'autre part de réduire la copulation des sarcoptes et donc leur reproduction: les préparations à base d'un mélange de glycérine et d'allantoïne, faciles à se procurer dans le commerce, révèlent en l'occurrence une certaine efficacité, pourvu que le malade ne soit pas atteint de porphyrie.
Bibliographie
Danièle Ghesquier-Pourcin, L'affaire de la gale. Histoire de la maladie spécifique, Hermann, 2009
Maladie de gale
4/
5
Oleh
morocco